If pregnant women do not brush their teeth well, the risk of premature birth is more than 5 times higher?
懷孕後由於體內激素水準變化等原因, 孕媽牙齦更容易出現紅腫、出血等現象, 而且口腔中的細菌也會變得更具破壞性。 據某些研究資料顯示,懷孕期間牙齦炎發病率高達86.7%,牙周病發病率為10.5%! 常言道:“牙疼不是病,疼起來真要命。” 若孕期不想遭受牙疼折磨之苦,千萬不要帶著牙病懷孕。 在計畫懷孕前可以洗一次牙,幫助清除口腔中的牙菌斑,去除或減少牙結石。 最為重要的是要做一次全面口腔檢查!以便及早發現異常,早期治療。 在備孕階段一旦發現問題須徹底治療好,把蛀牙都補好,有牙周問題先治好,阻生智齒最好提前拔掉,以免孕期反復發炎。 要是等懷孕後再處理口腔問題,會很麻煩,不僅不方便用藥,不易治療,且還會影響准媽媽及胎兒的健康。 1)孕期牙周疾病容易引致胎兒早產 常見的牙周疾病有牙周炎、牙齦炎等,大量研究表明,孕期患牙周病會增加胎兒早產和低出生體重的風險。 當孕婦患有嚴重牙周疾病時,病灶中含有大量的細菌,致病菌所產生的有害物質可以通過血液迴圈直接進入胎盤,導致胎兒早產。 有臨床資料顯示,患有牙周炎的孕婦早產風險較正常孕婦高5倍以上,且牙周疾病越嚴重,早產發生的孕周越早! 注意: 如果孕媽出現以下情況,提示可能有牙周病,要立即看醫生。 *刷牙時有血絲或者是咬食物時食物上出現有血跡。 *牙齦紅腫疼痛,觸碰容易出血或有膿。 *牙齒鬆動,咀嚼無力。 *牙齦萎縮,牙根暴露。 *有明顯口臭。 2)孕期拔牙刺激易流產 拔牙畢竟是有創的,多少會有風險,早期(懷孕前3個月)是胎兒發育的關鍵時期,這時在疼痛刺激或精神過於緊張下易誘發流產,懷孕晚期則易引起早產。 所以醫生一般傾向于採取相對保守的治療措施。 如遇到非拔不可的情況,記得避開懷孕的前後3個月,在孕中期(懷孕第4~6個月)拔牙比較安全。 另外通常醫生是不會給孕婦照X光的,所以拔牙操作多憑醫生個人經驗,這樣一來風險肯定會有的。 3)牙疼會影響胎兒生長發育 牙疼發炎容易睡不好,進而引發煩躁、不安等不良情緒,嚴重時甚至會影響進食,使得飲食攝入減少,容易營養不足,這些都不利於胎兒正常生長發育。 懷孕後牙病高發原因: 孕期內分泌發生變化,唾液分泌減少,口腔自潔能力下降,使得口腔疾病更易發生或原有疾病加重。 孕婦體內孕、雌激素升高,使得牙齦毛細血管擴張充血,導致牙齦內炎症細胞增加,局部炎症反應加重。 在細菌及其產物的刺激下牙周組織會釋放免疫炎症介質,導致感染。 孕期反酸和孕吐反應使得口腔內環境惡化,易誘發口腔疾病。 懷孕後吃更多,進食次數也增加,但每次吃完東西都不好好刷牙,使得口腔衛生變更差。 懷孕後由於口味變化,嗜好吃甜食,這讓蛀牙發生變得更常見。 有些孕婦害怕刷牙時牙齦會出血,用力太輕,隨便刷幾下,以致于清潔不到位,讓牙菌斑殘留,引致牙周病。 其實口腔內大多疾病是由於口腔衛生差誘發的,因此孕期做好常規的牙齒清潔對於保持口腔健康尤為重要。 給孕媽的口腔保健護理建議: 定期進行常規口腔檢查,適時治療。 孕婦口腔組織敏感性有所增加,適宜選用軟毛、小頭的牙刷。 堅持每天使用含氟牙膏刷牙兩次,並使用牙線/沖牙器清理牙縫。刷牙後不要吃或喝東西。 勤更換牙刷,每三個月更換一次。 進食後一定要刷牙或漱口,噁心嘔吐後也要漱一下口。 在保證營養攝入充足前提下,減少含糖飲食。 此外介紹一種能有效清潔牙齦附近及牙縫內菌斑的刷牙方式——貝氏刷牙法 操作要點提示: 首先將牙刷對準牙齒與牙齦交接的地方,刷毛指向牙根方向,與牙齒呈45度角,同時輕微按壓使得刷毛端進入齦溝。 牙刷定位後,可以作小幅度水準震顫,注意毛端不要離開齦溝。 以每2~3顆牙為一組,每組水準震顫8~10次。刷完一組,將牙刷移至下一組鄰牙重新放置繼續刷。 刷舌側:上顎後牙的舌側部分是比較不易刷的地方,刷毛要對準牙齒與牙齦的交接處,刷柄要貼近大門牙。 刷咬合面:刷毛指向咬合面,前後來回刷,可稍用力些。 刷門牙:刷頭改為豎放,一顆一顆的上下來回刷,內外都要刷到。

Eight scientific signs suggest that you may have a boy or a girl?
當一個女性懷孕後, 無論是其家人或是親朋戚友都難免會在好奇心地驅使下進行一番猜測: “感覺你懷孕後變漂亮了,應該是個閨女 ~” “聽人家講肚皮尖尖,就是個男孩 !” 事實上以上的說法都沒有科學依據支持。 由於精子和卵子是隨機結合的,通常認為生男孩或者女孩的概率各為50%。 所以無論如何預測,你最終會有大約50%的機會能夢想成真。 今天達雅高收集了一些研究過的有趣科學發現,指出什麼情況下懷那種性別的可能性高點。 這或許能給到你一些線索,有助於你在這場“懷的是男孩還是女孩?”的猜測遊戲中稍微多一點贏面。 可能懷女孩的跡象 1.媽媽壓力大 根據發表在美國國家科學院院刊 (PNAS)上的一項研究發現:經歷過較大身心壓力的孕媽,可能會降低她生育男孩的可能性(也就是更容易生女孩)。 研究人員通過對 187 名年齡在 18 至 45 歲之間的孕婦,進行問卷調查、身體評估、動態日記等綜合得出這一結論。 大約66.8%的女性屬於健康組;17.1% 處於心理壓力組(心理壓力、抑鬱和焦慮),16% 處於身體壓力組(意味著她們的血壓水準和熱量攝入相對較高)。 研究人員發現,後兩組心理和身體壓力較大的女性——生女孩多於生男孩。 普通人群中,男女性別比約為105:100,但對懷孕期間經歷較大精神或身體壓力的女性來說,出生男女比例發生了變化。報告顯示有心理壓力的女性生男女的比例為 2:3,而有身體壓力的女性則為4:9。其他研究人員在社會動盪之後也看到了這種模式,母親暴露於壓力源,男性出生率下降。 例如9.11 恐怖襲擊,數據表明隨後幾個月當地男性出生的數量減少。但壓力是如何影響性別比例的機制至今仍然未明。 有研究人員認為也許是由於男性胚胎比女性胚胎更易受到子宮內不利條件的影響。 2.患有妊娠劇吐(HG) 與普通孕吐相比,妊娠劇吐更罕見、危害更大,包括出現持續且嚴重的噁心和嘔吐。 國外某研究團隊在分析了165萬例妊娠後發現 56% 有嚴重孕吐的孕婦都生下了女兒。 於是給出這樣的結論:患有妊娠劇吐症的女性更容易生女兒。 但研究並不能證實妊娠劇吐症會影響男女出生性別比例。 之所以懷女孩更容易導致嚴重孕吐,有一個間接原因是HCG(人絨毛膜促性腺激素)會引起反胃噁心。 然而之前在挪威進行的一項研究表明,在妊娠晚期,胎兒性別與 hCG 水準之間存在顯著相關性,懷有女胎的孕婦的母血 hCG 水準明顯高於懷男胎的孕婦。 3.記憶力更差 出於未知的原因,有報告稱,與懷女孩的婦女相比,懷男孩的婦女在記憶力等測試中的表現明顯更好。 這是一項發表在《NEUROREPORT》 上研究,由西蒙弗雷澤大學的Neil Watson 博士及其研究小組所提出。 研究人員對39 名孕婦進行了五個時間點的測試,從懷孕後開始,到分娩後一年或更長時間結束。 測試結果是懷男性胎兒的女性在工作記憶和空間能力測試中的表現明顯好於懷女性胎兒的女性。尤其是在聽力、計算和視覺記憶力這三項上。 4.母體對炎症反應更敏感 據一項發表在《大腦、行為與免疫》雜誌上的報告顯示,美國研究人員在跟蹤調查了80名孕婦後,發現懷女孩的孕婦免疫細胞會促進生成更多促炎細胞因數。 研究人員解釋,可能是胎盤中一些激素水準影響了促炎細胞因數的分泌。 這意味著懷女孩的孕婦跟懷男孩的孕婦相比,當免疫系統受到外界刺激時,產生的炎症應答會更強烈。 如果炎症反應過度,會增加身體壓力,讓人體出現疼痛、疲憊等不適症狀。這一發現有助於解釋為什麼懷女孩的孕婦一旦發生哮喘,症狀會更嚴重。 可能懷男孩的跡象 5.懷孕期間吃更多 一項研究追蹤了准媽媽們的飲食,發現懷男孩的孕婦攝入的能量更高,懷男孩的女性比懷女孩的女性攝入的卡路裏多 10%。 為什麼懷男孩的孕媽胃口會更大呢? 研究人員懷疑是男性胎兒所分泌的睾丸激素可能會向他們的母親發出多吃的信號。 這或許可以解釋為什麼很多男嬰出生時往往體重高於女嬰。 6.患上妊娠糖尿病 有研究發現,與懷女孩的孕婦相比,懷男孩的孕婦在懷孕期間母體β 細胞功能較差,餐後血糖較高,患妊娠期糖尿病 (GDM) 的風險較高。 針對這一發現,其他研究人員也進一步分析超240 萬孕婦樣本後,證明了:與懷女孩的婦女相比,懷男孩的婦女患妊娠期糖尿病(GDM)的相對風險高 4%。 雖然不確定為什麼男性胎兒比女性胎兒能導致更大的妊娠相關代謝變化,但這些發現似乎得到了不止一項研究的支持。 7.對特定食物厭惡 有些孕媽懷孕後發現以前愛吃的食物,現在變得不喜歡吃了。據2015 年發表在《生理學與行為》雜誌上的一項小型研究表明: 懷有男嬰的女性更有可能對特定食物產生厭惡感。 有人認為或許是與女性免疫系統的運作方式有關,她在試圖保護胎兒。 因為男性胚胎比女性胚胎更脆弱,因此身體通過這種方式讓准媽媽遠離潛在危險的食物來保護特別脆弱的男性胎兒,但該種說法尚未得到明確證實。 8.孕前血壓高 一項發表在美國高血壓雜誌上的研究揭露了母親懷孕前血壓與嬰兒性別之間存在聯繫。 研究人員招募了1,411 名計畫懷孕的中國婦女,在懷孕前平均約 26.3周時對她們進行了評估。 發現即使在調整了年齡、教育程度、吸煙、BMI、腰圍、膽固醇、甘油三酯和葡萄糖等因素後,生育男孩的女性的平均收縮壓依然高於那些生女孩的女性。 數據顯示母親孕前收縮壓與生男孩幾率之間的正相關。 從圖可以瞭解到,在孕前收縮壓為 100 mmHg 的情況下,分娩男孩和女孩的可能性沒有差異。當高於閾值後,生男孩的可能性更高。 (母體孕前收縮壓SBP與生男孩幾率之間的關係圖) 但要明白的是目前孕前血壓可能與新生兒性別相關的機制尚不清楚。研究結果並沒有表明兩者具因果關係,而只是一種關聯。 換句話說,尚未證明女性可以通過提高血壓來增加生男孩的機會。
Are you at risk of having a Down's child ?
提到唐氏綜合征患者,大家腦海裏湧現出來的大概率是那一張張相似而特殊的面容:眼睛向上傾斜,眼距寬、眼裂小、鼻樑低平、脖子短、舌常伸出口外等。 作為兒童最常見的染色體疾病之一,唐氏綜合征能導致智力障礙,患兒智商在25~50之間。 除了智力低下和身體發育遲緩外。 患有唐氏綜合症的人患上某些健康問題的風險也會增加,例如先天性心臟缺陷、呼吸和聽力問題、阿爾茨海默病、白血病、癲癇症和甲狀腺疾病等等。 唐氏綜合征患者的預期壽命也比正常人短,能存活至成人期已屬不易,到30歲後,可能會發生老年性癡呆的症狀,而男性患者長大後一般是沒有生育能力的。 曾收穫無數鮮花和掌聲的舟舟也是一名唐氏綜合征患兒。 (被稱為“天才指揮家”的舟舟) 因為智障, 從小他便遭受了不少歧視和欺負, 大人們嫌棄他“傻”,不允許自家小孩和他一起玩, 小朋友們對他也不友善,有些甚至會嘲笑和毆打他, 有一次幾個大孩子扒光了舟舟所有的衣物,將他一個人孤零零的扔在了曠野的廢棄了的水箱旁。 是好心關注他的收發室老大爺冒雨尋找,才用報紙把已經凍的瑟瑟發抖的舟舟抱回家…… 但天無絕人之路,這個愛笑的孩子得到幸運之神的眷顧。 一部《舟舟的世界》的紀錄片使他一下爆紅,巔峰時他一年的演出最多可達168場,與施瓦辛格、劉德華同台演出,還登上了世界頂級的卡耐基音樂廳演奏。 然而當掌聲漸歇,光環褪盡之後,他早已漸出人們視線,不僅少有演出機會,年屆中年的舟舟實際智商只有幾歲,自理能力比較差,自母親去世後,一直由年邁的父親照顧他生活。 長期花費很多精力和時間去照顧一個心智永遠長不大的“孩子”,這其中的艱辛非旁人所能體會。 如今80歲的老人由於中風後遺症,連照顧自己都很難,他更多地把重任寄託在女兒身上,儘管對女兒來說有些不公平,但他希望她將來能好好照顧她哥哥。 他也希望能通過舟舟的經歷,讓更多唐氏綜合征的孩子得到關注。 因為不同於舟舟的幸運,實際上很多唐氏綜合症患者,在其短暫的生命裏,並沒有過上過一天正常的生活,他們一輩子都生活在家中,生活無法自理,無法走出社會。 雖然大多數唐氏綜合征胎兒在孕早期就自然流產掉,但每出生700個嬰兒中,仍會有1個可能患有唐氏綜合症。 這個概率在染色體疾病中,可謂相當高。 遺憾的是唐氏綜合征目前無有效治療措施,所以我們唯一能做的是預防,但也有不少孕媽缺乏對相關知識的瞭解,對產檢有抵觸情緒。 希望別等到悲劇來臨時,才悔不當初。 懷孕了就要做唐氏綜合征篩查 導致唐氏綜合征發生的主要原因是生殖細胞在減數分裂過程中第21號染色體不分離,而染色體正常是成對出現的,多了一條便會引發疾病。 由於這種不分離是隨機的,所以任何孕婦都有可能懷上唐氏綜合征的胎兒。 雖然唐氏綜合征的發生率和母親的生育年齡密切相關,孕婦高齡(超過 35 歲),生育出唐氏兒的幾率很大。 但並非高齡孕媽才有生育唐氏兒的風險!由於年輕女性的生育率較高,其實有高達80% 的唐氏綜合症兒童是由 35 歲以下的女性所生的。 因此不要自覺年輕,就降低對唐氏綜合征的防範意識,女性每次生育都有患病的風險,定期孕檢才是最為重要的。 唐氏綜合征的篩查手段 唐氏綜合征的產前診斷方式是需要從子宮內採集羊水、絨毛或者是臍血,來對胎兒細胞或胎兒組織進行染色體核型分析,根據孕周大小選擇穿刺方式,準確率幾乎接近100%,至今依然是診斷胎兒唐氏綜合征的“金標準”。 但由於屬於侵入性操作,對母體有一定的創傷並可能會引起流產或感染的風險。不是所有孕婦都需要做。 以往沒有更多篩查方法時,孕婦年齡成為判斷是否需要侵入性產前診斷的標準,≥35歲,就需要進一步做產前診斷。 然而僅用年齡進行篩查,只能查出一部分患兒,更多由年輕母親所生唐氏兒成了“漏網之魚”。 後來隨著技術的發展,出現了更多針對胎兒染色體異常的非侵入性篩查方法,這些篩查技術安全,不會對孕媽及胎兒造成傷害,更易被廣大孕婦所接受的。 產檢項目中的唐氏篩查可分為早期唐篩和中期唐篩。 1.早期唐篩 早期唐篩會在懷孕11 到 13 + 6周進行,檢出率約為 85%。包含NT檢查和孕婦血清學檢查兩項。 2.中期唐篩 中期唐篩可以在孕15~20周進行,檢出率約為 60~70%。僅有一項血清學檢查,化驗AFP+β-HCG+uE3濃度,主要篩查的疾病包括 21 三體綜合征(唐氏綜合征)、18 三體綜合征和神經管畸形。 如果採用早孕期聯合篩查,做了早唐後還需要做中唐,計算出聯合風險,兩者聯合判斷可以進一步提高準確率。 但為什麼有些孕媽只做了中期唐篩? 因為NT檢查對超聲醫生的技術要求和超聲設備要求均很高,僅有少數醫院能開展這項檢查。所以目前最主要的篩查手段是血清學唐篩。 也有些孕婦是因為錯過了早期唐篩時間,所有只做了中期唐篩。 血清學唐篩的結果只是查風險高低,以幫助瞭解胎兒患唐氏綜合征的可能性水平,不能確診。 篩查結果低風險意味著你生下患有唐氏綜合症的嬰兒的幾率很低,但並不能完全保證胎兒不是“唐氏兒”。 篩查結果高風險,意味著胎兒患唐氏綜合症的幾率高,需要進一步做產前診斷以明確診斷。 血清學唐篩通過測定一些母體血清指標來預估唐氏綜合征的風險,本身就具有局限性。 假陽性率高,即大多數篩查結果為高風險的女性也會生下正常健康的嬰兒。 有一項研究顯示,1萬名接受血清學唐篩的孕婦中,約500名孕婦被告知為高風險,但接受穿刺診斷後,最終確診的真正唐氏兒只有9~10人。 使得大部分孕婦接受了不必要的穿刺,承受了一定的宮內感染和流產風險。 檢出率低,有一定的漏診風險,即篩查結果顯示為低風險,但還是生下了唐氏兒。 鑒於血清學唐篩存在不足,針對唐氏綜合征的篩查,尋找一項更加精准的產前篩查技術顯得尤為重要。 於是基於高通量測序的無創DNA產前檢測迅速發展起來,並受到大家的關注和認可。 原理是孕婦外周血中含有從胎盤流出的胎兒游離DNA。 它是利用新一代 DNA 測序技術對孕婦外周血中微量胎兒游離NDA片段進行測序、生物信息分析,從中得到胎兒的遺傳信息,來判斷胎兒患唐氏綜合征及其他染色體異常的風險。 與傳統的血清學檢測方法相比,雖均取孕婦外周血樣進行檢測,但檢測原理不同,無創DNA檢測是直接針對母血中的胎兒DNA進行檢測,準確度更高,幾乎接近羊水穿刺。 卻比羊水穿刺要安全得多且更早期檢測,因為無創DNA只需採集孕婦靜脈血液作為檢測樣本,對母體及胎兒均不會造成任何損傷,孕10周即可進行。 對不適合做羊膜腔穿刺或者是抗拒做有創檢查的孕婦來說不失為一個好的選擇。尤其對於雙胎妊娠和接受體外受精等珍貴兒,安全無風險的篩查技術才是首選。 此外無創DNA的檢測結果不受進食、藥物影響,孕婦抽血前不需要空腹,操作方便。 -達雅高無創產前基因篩查- 單/雙胎妊娠均可做,顯示X、Y染色體檢測結果。 適合孕周:孕10周或以上 篩查指標:孕婦外周血胎兒游離DNA 所需樣本:18ml母血 準確率:高達99.9% 檢測範圍(7項) 3項三倍體綜合症: T21 唐氏綜合征、T18 愛德華氏綜合征、T13 帕陶氏綜合征 4項性染色體異常: XYY超雄綜合征、XXX超雌綜合征、XXY柯林菲特氏征、X0 特納綜合征 - End - 參考資料: 張小靈. 唐氏綜合征產前篩查的價值[J]. 世界最新醫學資訊文摘, 2019, v.19(65):226-226. 董源芬. 唐氏綜合征的產前篩查新進展[J]. 中國婦幼保健(14). 3.https://www.cdc.gov/ncbddd/birthdefects/DownSyndrome.html 廣州日報 天才指揮家舟舟:光環褪去,歸於平靜 陳立斌. 高齡孕媽 一定要做羊水穿刺嗎[J]. 時尚育兒, 2018(1):114-115. 健康報. 無創DNA產前檢測期待"大顯身手" 2019.
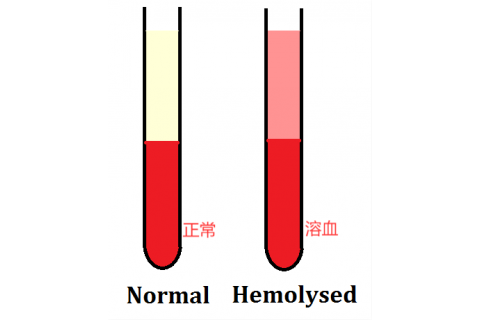
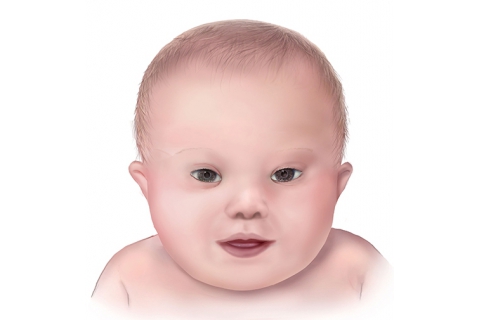
The quality of blood samples affects the results of gene testing. How to prevent hemolysis?
確保基因檢測結果準確的關鍵是提供一個符合要求的合格樣本供實驗室化驗。 但在做DNA檢測時,血液樣本出現不合格(比如溶血)的情況並不少見。 樣本溶血會影響檢驗結果,由於要保證檢驗結果的真實性,因此對於溶血情況嚴重的標本不能使用,得重新進行采血。 為了保持檢測樣本的品質和避免受測者二次抽血的麻煩和痛苦,達雅高今天來講講如何盡可能地預防樣本溶血的發生。 什麼是樣本溶血? 其實就是血液樣本在採集、運送、儲存等過程中因為各種因素導致血液裡面的紅細胞破裂,使得血紅蛋白和細胞內成分擴散於血清中,血清呈現紅色。 當樣本溶血後,紅細胞破壞所釋放的血紅蛋白及其代謝產物可能會抑制Taq酶活性,使PCR擴增效率明顯降低,導致結果偏低。 造成樣本溶血的常見原因? 不正確的采血操作 -止血帶捆紮時間太長或者用力拍打穿刺部位而引起溶血。 -采血針型號選擇過小,導致抽血時間過長,可能造成標本溶血。 -采血部位用酒精或碘伏消毒後,在酒精/碘伏未完全揮發就進行穿刺, 標本容易發生溶血。 -將分次抽取的血液注入同一試管內而引起溶血。 抽血者過於緊張受測者采血時如果太過緊張,容易導致血流不暢,使得抽血時間過長,容易引起溶血。 采血後未及時混勻或混勻過於劇烈 采血完成後立即溫柔顛倒混勻是一個重要步驟,以便於添加劑充分與血液接觸,若未及時混勻或混勻不充分容易造成溶血。 此外混勻過程過於劇烈,也容易造成血細胞被破壞而溶血。 不合格的抽血器具真空采血管如果品質不合格負壓過大或者過小都會造成溶血。負壓相對較大,血液流入管內速度過快,紅細胞互相撞擊而破裂。 運送時過度震盪 血標本經過劇烈震盪會容易溶血。 保存溫度不當 全血樣本是不能冷凍保存的,以免造成溶血。 樣本放置過久 血液標本採集後,未及時送檢,放置時間過長,會導致溶血。 如何預防樣本溶血的發生? 選擇合適合格的真空采血管 一次性使用真空采血管的頭蓋顏色不同,在用途上是有差異的,可以根據不同的檢驗目的,選擇正確合格的采血管。 比如做無創產前基因檢測,靜脈采血時需要使用到添加了EDTA抗凝劑的紫頭采血管。 EDTA鹽(K2、K3 等)是通過結合血液中的鈣來防止血液凝固的,能保護細胞形態,因為其是一種對白細胞形態和血小板影響相對較小的抗凝劑。 血液採集、運輸、保存等過程要做到科學規範 使用正確尺寸的采血針頭(建議20-22G)。 使用前先檢查一下,確保采血管在有效期內。 正確使用止血帶,避免捆紮太緊或時間太長。 靜脈穿刺部位的皮膚消毒後,應等皮膚乾燥後再進行抽血。 選擇合適抽血部位,避免血腫部位,不要選擇過細的靜脈,容易血量不足,導致溶血。 抽血時避免產生大量氣泡。 根據采血管容量,要正確填充夠,因為當試管填充不足時,可能過高濃度的抗凝劑會對脆弱的紅細胞膜造成影響。 抽血完畢後,請立即將采血管輕輕倒置8-10次,使管內的抗凝劑與血樣充分混勻。切記不可強烈震盪,以免造成溶血。 EDTA采血管的血液样本建议保存在4°C (或以产品标识为准),禁止冷冻。 抽血完毕后尽快送检,从采血至运输到实验室检测的时间至多不能超过7天。 參考資料: [1]閆清. 血液樣本溶血對檢驗結果的影響[J]. 中國民族民間醫藥雜誌, 2015. [2]黨麗君. 血液細胞檢驗中的幾點注意事項[C]// 陝西省2010檢驗醫學學術年會. 0. [3]張國平, 王林. 獻血者血液核酸檢測關鍵控制點探討[J]. 醫藥前沿, 2016, 006(015):375-376. [4]伍玉清. 應用真空采血系統採集血標本的護理問題和對策[J]. 現代臨床護理, 2006, 5(005):71-73. [5]劉正玲,陳俊. 血標本發生溶血的原因及對策[J]. 中國社區醫師(醫學專業半月刊)(18期):192-192. [6]https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6425048/ https://www.cdc.gov/ncezid/dvbd/stories/research-lab-diagnostics/hemolysis-palette.html

What is hCG? Early pregnancy hCG numerical value is bad can miscarriage?
想確定自己是否“有喜”了,大多女性會用驗孕棒在家檢測,如果顯示兩道杠(陽性),這就表明懷孕了,原理是測量尿液中是否存在 hCG 。 HCG分泌後是首先進入血循環,然後再進入尿液中。 血HCG要去醫院檢查,相比於傳統的尿液HCG更加準確,檢測的時間也提前,檢查的最佳時間是同房後的8至10天。 在孕早期,HCG是一項很重要的數據,除了可以診斷早孕,還能看出胎兒發育是否正常,所以新手孕媽有必要瞭解一下。 HCG是什麼? HCG——全稱人絨毛膜促性腺激素,由胎盤合體滋養層細胞分泌的。 (圖來源網路,侵立刪) 其實受精卵著床時,會伸出樹枝狀的觸角抓住子宮壁,這些觸角就是絨毛(會形成早期的胎盤),就好比是母體與胚胎間的“橋樑”,起到運輸養分的作用。 HCG水準側面反映了這團細胞的發育狀況,如果HCG數值不理想,胚胎營養缺乏,可能會發育遲緩或者停止發育。 HCG和孕酮的關係? HCG可以刺激孕酮的持續產生,兩者有密切關係,HCG不好,孕酮一般也就不好了。 當孕酮水準降低時則難以維持妊娠的正常進行,就會導致流產發生。 如果HCG和孕酮數值都明顯低於相應孕期參考水準,一旦出現陰道流血,流產危險性高,此時要密切監控一下。 HCG翻倍時間 受精後7-9天可測出血液中HCG值,進行抽血之前不需要空腹。 一次 HCG 血液測試的結果意義不大,HCG值正常參考範圍波動較大,且因人而異,因此要看的是連續兩次或多次測試之間的水準變化。 孕8周之前,HCG水準呈指數增長,通常每48-72小時數值就會翻一倍, 所以不必每天驗,應間隔 2 至 3 天進行檢查。 到懷孕8-11周時,HCG就會達到峰值,然後穩步下降,直到達到穩定狀態,並維持到妊娠結束。等分娩後,HCG大概 2周左右就完全消失了。 當 HCG水準按預期上升,是好的徵兆,間接表明胚胎發育正常。 若孕早期HCG沒能很好“翻倍”,反而連續兩次檢測發現不増反降或增長緩慢,提示胚胎發育可能存在異常,需要進一步檢查。 HCG翻倍不好,很大可能是胚胎本身不好造成的,這種情況保胎意義不大,順其自然就好。 HCG提示妊娠異常 HCG 水準的變化可能與不良臨床結果有關。 1.HCG水準偏低 流產 妊娠早期HCG水準連續下降,這可能是即將流產的徵兆。 如果發生流產,HCG 水準將停止上升並開始下降。如果您出現陰道流血或腹痛,並且發現早孕症狀(如乳房脹痛、疲勞和孕吐)消失,則可能是流產。 宮外孕(異位妊娠) 懷孕早期HCG水準低或緩慢上升可能是異位妊娠的跡象 ,需進行超聲波檢查來排除。 妊娠糖尿病 也有研究表示,發現妊娠早期HCG水準與妊娠期糖尿病風險呈現負相關。 2.HCG水準偏高 葡萄胎 當HCG水準大大高於正常妊娠時相應月份值,有可能是葡萄胎,葡萄胎的檢查一般在妊娠的前3個月進行。 早產 有些臨床研究發現,HCG水準也許可以作為預測早產的一個指標,水準越高,早產發生率越高。 妊娠高血壓綜合征 有研究表明,HCG水準和妊娠高血壓綜合征發生有一定關係,妊娠中、晚期,HCG水準升高,更容易患上妊娠高血壓及先兆子癇。 HCG其他用途 *預估孕周範圍: 雖然HCG水準隨孕周有所變化,但正常HCG 水準範圍很廣,所以不能確定準確孕周,只能供大致瞭解。 *唐氏篩查: 孕媽在懷孕15-20周需要做唐氏篩查,通過檢測母血中AFP、uE3及HCG的水準,並結合孕婦年齡、體重、孕周等來綜合計算出胎兒患有唐氏綜合征的風險值。